Ce dossier a été publié dans Allaiter aujourd'hui n° 57, LLL France 2003
Une femme peut avoir à subir une chirurgie qui touchera un ou les deux seins pour des raisons esthétiques ou thérapeutiques, alors qu’elle est jeune. Au moment de la chirurgie, la femme pourra ne pas se préoccuper du tout de l’impact de cette chirurgie sur la capacité fonctionnelle du sein. Mais lorsqu’elle attendra un enfant, la femme pourra alors de poser des questions sur sa capacité à allaiter. Or, il existe peu d’études portant sur l’impact éventuel des chirurgies mammaires sur l’allaitement, et cet aspect reste très peu connu des chirurgiens plasticiens. Certaines études ont conclu que ces chirurgies n’avaient aucun impact sur l’allaitement, mais elles suivaient habituellement des femmes qui allaitaient pendant quelques jours à quelques semaines. Un chirurgien plasticien pourra considérer qu’il n’y a pas d’impact sur la lactation si la femme réussit à produire du lait ; mais la mère pourra estimer qu’il y a un impact si elle est incapable d’allaiter exclusivement son enfant à cause de la chirurgie.
Le fonctionnement normal de la lactation nécessite une glande mammaire fonctionnelle, la continuité des canaux lactifères qui amènent le lait jusqu’au mamelon, une sensibilité normale du mamelon, et l’intégrité du système nerveux à l’origine de la sécrétion réflexe de prolactine et d’ocytocine.
La chirurgie mammaire peut léser la glande mammaire, dont une partie plus ou moins importante pourra être enlevée. Elle peut sectionner les canaux lactifères, ce qui empêchera l’écoulement du lait produit par tout ou partie de la glande mammaire. Elle peut induire une perte de la sensibilité au niveau du mamelon, et avoir sectionné les fibres qui innervent le sein, ce qui supprimera le réflexe d’éjection et la sécrétion hormonale.
Le corps humain dispose d’une importante capacité d’auto-réparation. Avec le temps, les canaux peuvent se reconstituer, les nerfs peuvent « repousser ». Plus le temps écoulé depuis la chirurgie est long, plus les chances de réparation sont élevées. Chaque nouvelle grossesse est à l’origine d’un développement important de la glande mammaire, en vue de l’allaitement de l’enfant à venir. Une mère pourra ne pas réussir à avoir suffisamment de lait pour un enfant, et en avoir suffisamment pour le suivant. Si la sensibilité au niveau des mamelons est anormale, la mère peut s’attendre à des problèmes.
La seule étude qui s'est penchée sur les conséquences au niveau de la lactation de la chirurgie d'augmentation et de réduction des deux seins a trouvé une multiplication par trois du risque d'échec de l'allaitement chez les femmes qui avaient subi une chirurgie mammaire quelle qu'elle soit, par rapport aux femmes qui n'avaient pas eu de chirurgie.
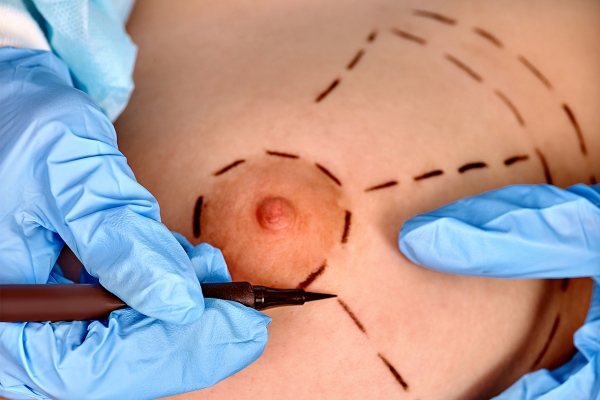
Chirurgie d’augmentation mammaire
De plus en plus de femmes se font poser des implants mammaires. Il existe des implants en silicone, ainsi que des implants contenant du sérum physiologique ; les premiers sont toutefois préférés en raison de leur aspect plus naturel. L’insertion peut se faire par une incision périaréolaire, une incision sous l’aisselle, ou sous le sein. L’implant est placé entre le muscle pectoral et la glande mammaire, ou sous le muscle pectoral, implantation préférée actuellement en raison de son aspect plus naturel.
Si l’incision périaréolaire est susceptible d’affecter négativement l’allaitement, les autres types d’abord chirurgical n’ont théoriquement pas d’impact sur la capacité fonctionnelle de la glande mammaire. Toutefois, l’implant peut comprimer la glande mammaire, surtout s’il est placé entre la glande et le pectoral, s’il est volumineux, et en cas de formation d’une coque fibreuse autour de l’implant. Cela peut induire une atrophie de la glande mammaire. Par ailleurs, la durée de vie d’un implant est de 7 à 12 ans, et une nouvelle chirurgie deviendra alors nécessaire pour enlever l’implant dont l’enveloppe s’est rompue, et éventuellement pour poser un nouvel implant, avec la possibilité d’un impact négatif supplémentaire sur la capacité fonctionnelle des seins. Enfin, la petite taille des seins qui a amené la femme à demander la pose d’implants peut être en rapport avec une agénésie ou une hypogénésie de la glande mammaire, responsable en soi d’une production lactée insuffisante.
Les personnes travaillant auprès des mères allaitantes ont constaté un taux plus élevé de problèmes d’allaitement chez les mères porteuses d’implants. Dans une étude, 64 % des mères porteuses d’implants avaient une sécrétion lactée insuffisante, contre 7 % des mères du groupe témoin, particulièrement lorsque l’implant avait été posé par une incision périaréolaire.
Dans ce type de chirurgie, outre l’impact sur la capacité à allaiter, la femme pourra se demander si ces implants ne risquent pas de modifier la qualité de son lait. Certains auteurs se sont posé des questions sur le risque de pathologies éventuellement liées à ces implants, et en particulier de maladies du tissu conjonctif avec les implants en silicone. Ces derniers peuvent poser deux sortes de problèmes : Peut-il y avoir migration de la silicone dans le lait ? Cette silicone peut-elle induire une pathologie chez l'enfant allaité ? La silicone est largement présente dans notre environnement. Elle a été et reste toujours très largement utilisée dans les tétines des biberons et les bouts de sein. D'autre part, la silicone peut passer dans le corps de l'enfant soit en période prénatale, soit par le biais du lait maternel.
La silicone la plus souvent utilisée pour les implants est le polydiméthylsiloxane, un polymère normalement insoluble dans les fluides biologiques. Or, des études ont montré que le gel pouvait migrer à travers son enveloppe, être absorbé par les globules blancs, puis disséminé dans l'organisme, où il pourra induire des granulomes. Il n’est pas possible de mesurer le taux lacté de silicone, on mesure le taux de silice. Etant donné l'omniprésence de la silice dans notre environnement, en mesurer le taux dans les systèmes biologiques n'est pas chose facile. Toutefois, les études ayant évalué le taux de silicone dans le lait de mères porteuses ou non d’implants mammaires n’ont pas constaté de différence significative. En fait, le taux de dérivés de la silicone est beaucoup plus élevé dans le lait de vache et considérablement plus élevé (plus de 100 fois plus élevé) dans les laits industriels que dans le lait humain.
Deux études récentes ont décrit des pathologies chez des enfants allaités par des mères portant des implants mammaires en silicone (troubles de la motilité œsophagienne, douleurs intestinales, troubles rhumatoïdes, prise de poids plus lente que la normale). Toutefois, ces études sont de qualité médiocre. D’autres études n’ont retrouvé strictement aucun impact chez les enfants allaités. À l’heure actuelle, il n’existe aucune raison de penser que l’allaitement par une mère porteuse d’implants présente des risques pour l’enfant.
Voir aussi Implants mammaires PIP et allaitement.
Chirurgie de réduction mammaire
Il existe deux principaux types de chirurgie de réduction. Le déplacement du mamelon libre : le mamelon est découpé, le sein est réduit, puis le mamelon est replacé dans sa nouvelle position. Dans la transposition simple, le mamelon n'est pas détaché du tissu mammaire. La réduction du sein se fait à partir de tissu non glandulaire, puis le mamelon est repositionné. Enlever du tissu mammaire à la périphérie du sein semble être la meilleure option. Moins la quantité de tissu enlevée est importante, meilleures sont les chances de pouvoir allaiter. Elles augmentent aussi avec le temps écoulé depuis l'opération, et avec le nombre de grossesses survenues après l'opération. La lactation est théoriquement impossible quand le mamelon a été détaché du sein pour être repositionné. Cependant, il existe des cas documentés de femmes ayant pu allaiter après ce type de chirurgie, ce qui pose des questions sur la capacité de régénération des canaux mammaires.
Le taux de réussite de l'allaitement est significativement plus bas après chirurgie de réduction. L'estimation du taux de réussite de l'allaitement après réduction varie de 0 % à 70 % en fonction du type de chirurgie. Dans l’ensemble, on peut dire que presque toutes les femmes arriveront à avoir du lait ; la principale question est de savoir combien de lait elles pourront sécréter.
Enlever une grande quantité de sein peut affecter la lactation de diverses façons. La quantité de tissu glandulaire restante peut être insuffisante à assurer une sécrétion lactée suffisante. Les vaisseaux sanguins lésés peuvent ne plus assurer une vascularisation suffisante des alvéoles sécrétoires. Des lésions des nerfs interféreront avec le réflexe d'éjection et avec la sécrétion des hormones de la lactation. Le sein est innervé par une branche du quatrième nerf intercostal, qui chemine en profondeur dans le quadrant inféro externe du sein, et devient plus superficiel au niveau de l'aréole. La section des canaux lactifères empêchera l'écoulement du lait s'il n'y a pas de recanalisation. Cependant, l'information de la femme en période prénatale sur l'allaitement (mise au sein correcte, physiologie de la lactation, conduite pratique de l'allaitement), avec un soutien adéquat en post partum, pourra grandement influer sur la réussite de l'allaitement. La situation pourra aussi évoluer avec le temps : une femme pourra ne pas avoir assez de lait pour son premier enfant et en avoir de plus en plus avec les enfants suivants. Il faut cependant veiller à ce que la femme soit réaliste dans ses attentes quant à l'allaitement de son enfant ; elle doit savoir qu'il lui faut envisager la perspective de donner des compléments. Avoir des attentes réalistes l'aidera à mieux apprécier la relation d'allaitement.
Les résultats montraient que chez des femmes dont la chirurgie avait préservé dans toute la mesure du possible l'intégrité de la glande mammaire et de sa liaison avec le mamelon, l'allaitement était généralement possible, bien que des compléments soient souvent nécessaires. Dans les autres cas, il est peu probable que la mère puisse allaiter exclusivement. Elle pourra toutefois avoir une relation d’allaitement très gratifiante, soit en utilisant un DAL (Dispositif d’Aide à la Lactation) pour donner les compléments pendant que le bébé est au sein, soit en mettant son enfant au sein pour le réconforter, le calmer, l’endormir… même si elle a peu de lait (un bébé peut passer des heures à téter une sucette qui ne donne pas de lait). Les mères qui ont eu une chirurgie de réduction mammaire doivent être suivies étroitement dans la mesure où leurs enfants courent un risque plus élevé de prise de poids insuffisante. Toutefois, avec une chirurgie conservatrice et lorsque les mesures nécessaires sont mises en œuvre, bon nombre de ces femmes pourront allaiter presque exclusivement ; elles auront cependant besoin d’un suivi de longue durée, et leur enfant devra recevoir des quantités variables de suppléments. La prise de produits galactogènes pourra être essayée.
Correction d’une ptose
Les techniques chirurgicales sont proches de celles utilisées pour la réduction mammaire (une réduction mammaire étant souvent accompagnée d’une correction de ptose), et les conséquences seront souvent similaires. Toutefois, la correction isolée d’une ptose par transposition simple, sans que la glande mammaire soit touchée, affectera moins les capacités fonctionnelles des seins.
Biopsies, ablation de tumeurs, mammectomie
Les biopsies et les ablations de tumeurs touchent la glande mammaire. Le principal problème qu’elles peuvent induire est l’isolation d’une partie de la glande mammaire, qui ne pourra plus se vider correctement. La mère présentera alors un engorgement localisé. Souvent, la zone non vidée involuera dans les semaines qui suivent l’accouchement, et la mère pourra alors poursuivre l’allaitement sans problème. Parfois, cette zone continue à produire du lait, ce qui induit des inflammations douloureuses persistantes. Dans ce cas, il sera nécessaire de cesser d’allaiter avec le sein touché, et d’allaiter uniquement avec l’autre sein.
Un cas d'allaitement après biopsie a été décrit dans la littérature médicale. La mère a pu allaiter son enfant sans problème particulier, mais elle avait du mal à extraire du lait du sein opéré. Si l’incision se trouve au niveau du mamelon, les nerfs ou les canaux lactifères ont pu être lésés, ce qui pourra induire d’autres problèmes. Quoi qu’il en soit, le plus simple est de commencer à allaiter, et de voir comment les choses se passent. Il ne faut pas perdre de vue que, au contraire de la chirurgie esthétique, ce type de chirurgie ne touche habituellement qu’un seul sein, l’autre sein restant parfaitement fonctionnel.
Plusieurs cas de femmes ayant allaité après chirurgie et irradiation mammaire pour un cancer du sein sont décrits dans la littérature médicale. Si, chez certaines femmes, le sein traité produisait peu de lait, le bébé en arrivant souvent à refuser de le téter, d'autres (celles pour lesquelles la dose de radiations avait été la plus faible) ont eu une sécrétion lactée à peu près normale du côté traité. Ces études concluaient qu’il n’y avait aucune raison de déconseiller l’allaitement aux mères qui ont subi ce type de traitement. Il sera cependant nécessaire de suivre la croissance de l’enfant plus étroitement que lorsque la mère n’a pas subi de chirurgie. La sécrétion lactée peut en effet être adéquate pendant les premières semaines, puis devenir insuffisante par la suite, avec l’augmentation des besoins du bébé.
Une femme peut avoir subi une mastectomie suite à un cancer du sein ou à un accident (écrasement ou arrachement du sein). Là aussi quelques cas ont été rapportés, la mère ayant réussi à allaiter avec le sein restant.
Traitement des mamelons rétractés
Environ une femme sur dix présente une rétraction des mamelons (mamelons invaginés ou ombiliqués). Souvent, un seul mamelon est touché. En cas d’invagination, il est possible de faire ressortir le mamelon à l’aide de diverses manœuvres (utilisation d’un tire-lait, application d’un glaçon…) ; lorsque le mamelon est ombiliqué, le mamelon rentre dans le sein lorsqu’on essaie de le faire ressortir quelles que soient les techniques utilisées. Cette caractéristique est jugée inesthétique. Bon nombre de femmes qui ont des mamelons plats ou invaginés (il est possible de faire ressortir le mamelon en le stimulant) peuvent allaiter sans gros problèmes, même si le démarrage de l’allaitement peut être plus difficile. Si un ou les deux mamelons sont sévèrement ombiliqués, l’allaitement pourra être difficile, voire impossible en raison de la douleur éprouvée par la mère.
Certaines femmes demandent une correction chirurgicale. Cette particularité anatomique est due à la présence de tracti fibreux qui tirent sur le mamelon et empêchent son érection. Le traitement chirurgical consiste à sectionner ces tracti fibreux par une ou plusieurs petites incisions de quelques millimètres pratiquées à la base du mamelon. Cette intervention n’a théoriquement pas d’impact négatif sur l’allaitement lorsque l’opération a été effectuée avec soin, afin d’éviter les lésions des nerfs et des vaisseaux sanguins. Toutefois, il n’existe aucune étude ayant évalué la capacité à allaiter chez des femmes ayant subi ce type de chirurgie. Les spécialistes considèrent qu’il est préférable d’attendre deux à trois ans avant de débuter un allaitement.
Chirurgie thoracique
Une femme peut avoir subi une chirurgie thoracique, ou un traumatisme thoracique. À l’âge adulte, il est rare qu’une telle chirurgie touche suffisamment les seins pour avoir un impact sur la lactation. Mais si elle est pratiquée pendant l’enfance, elle pourra léser la glande mammaire immature, surtout si cette chirurgie est rendue nécessaire par un traumatisme thoracique. Toutefois, une récupération est possible, surtout si la chirurgie a eu lieu avant la puberté. Un cas de femme ayant subi de nombreuses chirurgies thoraciques et mammaires suite à de graves brûlures pendant l’enfance a été rapporté. Cette femme a pu allaiter partiellement son premier enfant, et elle a allaité exclusivement son second enfant.
En conclusion
S’il est prudent de prévoir la possibilité de problèmes d’allaitement lorsqu’une femme a subi une chirurgie mammaire, il est globalement impossible de prédire à l’avance ce qui se passera exactement. Le corps humain peut faire preuve de capacités de récupération surprenantes. Le mieux est donc de commencer à allaiter, et de suivre la situation de près, en particulier sur le plan de la croissance de l’enfant. Il est important de connaître les bases physiologiques du fonctionnement de l’allaitement, afin d’optimiser les chances de réussite de l’allaitement. Même si la mère n’arrive jamais à avoir une sécrétion lactée suffisante, elle pourra cependant avoir une relation d’allaitement longue et gratifiante avec son enfant. Avoir des attentes réalistes aidera la mère à profiter de cette relation privilégiée et à se focaliser sur ce qui est réussi.
Françoise Railhet
Responsable du Programme des Référents Médicaux de LLL France
Références
• Cosmetic breast surgery – Is breastfeeding at risk ? L Nommsen-Rivers. J Hum Lact 2003 ; 19(1) : 7-8.
• Lactation after augmentation mammoplaty. NM Hurst. Obstetrics Gynecology 1996 ; 87(1) : 30-34.
• Cosmetic saline breast implants : a survey of satisfaction, breastfeeding experience, cancer screening and health. SS Strom, BJ Baldwin, AJ Sigurson and MA Schusterman. Plastic and Reconstructive Surgery 1997 ; 100 : 1553-57.
• Lack of autoantibody expression in children born to mothers with silicone breast implants. JJ Devine, HC Lin, M Rowley et al. Pediatrics 1996 ; 97 : 243-45. Breastf Abst, fev 1996.
• Health outcomes in offsprings of mothers with breast implants. K Kjøller, JK McLaughlin, S Friis et al. Pediatrics 1998 ; 102(5) : 1112-1115.
• Breast milk contamination and silicone implants: preliminary results using silicon as a proxy measurement for silicone. JL Semple, SJ Lugowski, CJ Baines, DC Smith, A McHugh. Plast Reconstr Surg 1998 Aug;102(2):528-33.
• Sclerodermalike esophageal disease in children breast-fed by mothers with silicone implants. JJ Levine, NT Ilowite. JAMA 1994 ; 271(3) : 213-16.
• Silicone implants and esophageal dysmobility. Are breast-fed infants at risk ? JA Flick. JAMA 1994 ; 271(3) : 240-41.
• Silicone breast implants and breast-feeding. CM Berlin. Pediatrics 1994 ; 94(4) : 547-9.
• Breastfeeding after breast augmentation. N Hurst. J Hum Lact 2003 ; 19(1) : 70-71.
• Breastfeeding after breast reduction surgery. D West. Leaven 2002; 38(4): 75-79.
• Is breastfeeding possible after reduction mammoplasty ? Harris, S Morris, A Freigerg. Plastic Reconstruct Surg 1989 ; 89 : 836-39.
• Is breastfeeding possible after breast surgery? V Hughs, J Owen. MNC 1993 ; 18 : 213-17.
• The effects of breast reduction and breast augmentation surgery on lactation : an annotated bibliography. L Widdice. J Hum Lact 1993 ; 9(3) : 161 67.
• Helping the woman who has had breast surgery : a litterature review. B Soderstrom. J Hum Lact 1993 ; 9(3) : 169 71.
• The impact of breast reduction surgery on breastfeeding performance. GC Souto, ERJ Giugliani, C Giugliani, MA Schneider. J Hum Lact 2003 ; 19(1) : 43-49.
• Breastfeeding after reduction mammaplasty. DR Marshall, PP Callan, W Nicholson. Br J Plas Surg 1994 ; 47 : 167-69.
• Reduction mammoplasty : impact on lactation. E Jain. 4th Annual Meeting of the Academy of Breastfeeding Medicine. Oct 27-30, 1999. ABM News and Views 1999 ; 5(3) : 25.
• Breast-feeding after inferior pedicle reduction mammaplasty. D Brzozowski, M Niessen, HB Evans, LN Hurst. Plast Reconstr Surg 2000 ; 105(2) : 530-34.
• Breast feeding after reduction mammaplasty performed during adolescence. S Aillet, E Watier, S Chevrier, JP Pailheret, JY Grall. Eur J Obstet Gynecol Reprod Biol 2002 ; 101(1) : 79-82.
• Unilateral failure of lactation after breast biopsy. TW Day. J Fam Pract 1986 ; 23 : 161-62.
• Lactation after conservative breast conservative surgery combined with radiation therapy. AH Tralins. Am J Clin Oncol (CCT) 1995 ; 18(l) : 40 43.
• Breastfeeding after breast surgical procedure or breast cancer. M Neifert. NAACOG’s Clin Is 1992 ; 3(4) : 673-82.
Haut de Page
Peut être reproduit, imprimé ou diffusé à condition de mentionner la provenance de cet article.
Ce numéro est disponible à la boutique







Bonjour ,
En cas de prothèses mammaires péri areolaire ,
Si on réussit parfaitement les 6eres semaines en allaitement exclusif avec montee de lait et prise de poids efficaces .
Une baisse de lactation ( sûrement en lien avec un problème de reflexe d'éjection qui ne se manifeste pas), au bout du 2e mois est il en lien avec les prothèses ?
Dis plus simplement, un problème d'allaitement dû aux prothèses se manifeste til dès le départ ou peut il apparaître à la phase autocrine ?
Pour poser une question, n'utilisez pas l'espace "Commentaires" ci-dessous, envoyez un mail à la boîte contact. Merci